こんにちは。表参道・青山の歯科石上医院です。
インプラント治療のご紹介です。この方は不運にもお風呂場で転んで前歯を強打し歯が欠けてしまい来院されました。
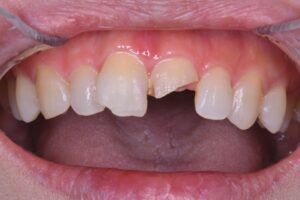
破折は神経の部屋(歯髄)までは達していなかったですが、亀裂がだいぶ深く骨まで及んでいました。
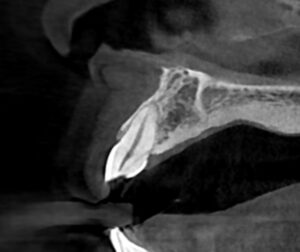
分かりますでしょうか。亀裂が口蓋側の歯槽骨まで達しています。こうなってしまうと、骨の中で処置はできませんので抜歯となる可能性が高くなります。しかし、歯を保存する方法も考えられます。
例えば、意図的再植術です。意図的に抜歯した後に破折部分を歯茎から出るように整復して固定する方法です。そうすることにより、修復物(クラウン)を装着することが可能になります。しかし、一度抜いてしまうと歯髄が死んでしまうため、根管治療が必要です。一方、破折部分を歯茎から出るように固定するため、埋まっている根の長さが短くなってしまいます。理想的な歯冠:歯根比は1:2(1:1までが限界。)とされていますので、歯根が短くなることにより、将来的に機械的および生物学的合併症が起こる可能性も出てきます。実は、私、補綴専門医として一番気になるところは、根の長さが短くなることよりも根の幅が短くなることです。つまり、歯根は円錐のような形態をしております。根の先(根尖)に向かうほど、歯の幅も小さくなるわけです。
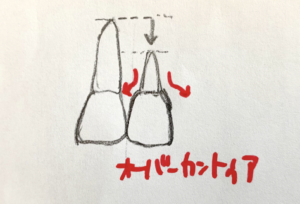
上の図を参考にしてください。根の幅が小さくなるとその上に装着するクラウンの形態に影響します。隣の歯冠形態と同じようなクラウンを装着するためには、どうしても横から水平に出るような立ち上がりにならないといけません。このような形態をオーバーカントゥアと呼びます。清掃性が悪くなり歯茎の状態が悪くなりやすいと言われています。また、ブラックトライアングルと呼ばれる隙間もできてしまい審美性を損なう可能性があります。
意図的再植術ではなく、矯正で挺出させて破折部分を縁上にできるかもしれませんが、矯正で挺出していくときは骨や歯肉も一緒に挙がってきてしまうこともありますので、注意が必要です。追加の外科的処置が必要な場合もあります。
以上のように、歯を保存するためにそれなりの期間と費用もかかり、上記のような懸念点が多いことを考慮すると、抜歯してインプラント治療という方針も候補に挙がります。
この方は基礎疾患もなく歯周組織も健康で、インプラント治療において長期的な予後に影響する不安要素がありませんでした。骨はどうでしょうか。CT上で唇側の骨が十分あり、抜歯後の吸収もそこまでないと予想できました。また、隣在歯の歯槽骨もしっかり高さがあり、抜歯後の歯間乳頭の位置も変化がないと考えられました。クリニカルアタッチメントがしっかりあれば歯肉はその位置から下がることはありません。また、インプラント治療に切り替えても問題ない年齢でした。水平的な埋入位置だけ気をつけるだけです。
患者様は笑った時に歯茎が見えないので、Low lip lineでした。これもアドバンテージです。多少歯茎のラインが揃わらなくても、人に見えませんので許容できる幅も大きということがわかります。
上記の点を考慮すると、歯を保存するにもインプラントにするにも、それなりの期間と費用がかかります。費用対効果を考えると、インプラントの方が長期的予後を考えた時にリスクが低いと判断できました。患者さんには全ての治療方針とそのリスクを説明しました。インプラント治療で進めることになりました。
さあ、インプラント治療を進めていくわけですが、細かい方針を決めなくてはなりません。例えば、即時埋入なのか遅延埋入なのか手術のタイミングです。即時埋入の利点はなんでしょうか。抜歯後すぐに埋入できるので治療期間の短縮になります。遅延型埋入に比べて2−3ヶ月早いでしょう。即座にインプラントが入ることにより、周囲の歯肉や骨の位置が維持できるのも大きな利点でしょう。2023のPatelのレビューによると、サバイバルレイト(お口の中で機能していた期間)に優位な差がなかったものの、ケースによっては遅延型埋入の方が安全だと報告されています。基本的に私も遅延型埋入の方がより安全でリスクが少ないと考えています。即時埋入でも多少は、骨や歯肉の量が減って位置が変わる可能性があります。私の一番の懸念点は、即時埋入は歯を抜いた穴の部分にインプラントのネジを埋め込んでいくわけですから、手術の難易度が難しくなります。また、抜歯窩との隙間が空いている部分に人工骨(骨補填剤)などを入れていきますので、レントゲン上では骨ができているように見えますが、実際組織学的には本当に骨になっている状態なのか分かりません。骨に置き換わっているのか実際に分からない状態の部分に処置を進めていくのは、なんだか不安ですよね。Kofina 2021の報告によると、グラフトされた骨の歯肉はフラップの治りが遅く、術部の紅斑が長く続き、炎症メディエーターも多いという結果になりました。また、炎症が起こって骨吸収が起こると、グラフトされた部分がごっそりなくなるという経験をされている先生も多いそうです。従って、私は多少期間が延びても、抜歯後の抜歯窩が塞がって歯肉も落ち着いた状態の母骨(ネイティブボーン)にインプラントを確実に埋入していく方が好きです。
補綴的観点から考えると、インプラントからクラウンまでの立ち上がりが移行的になるように、結局深めに埋入することが多いので骨増生した部分が要らなかったとういうことも起こったりします。また、Tan 2012の報告では抜歯後、歯肉自体の幅は0.4-0.5 mm 増えると結論しています。みなさんご存知でしたか?したがって、ある程度クラウンの形態で歯肉の形状を内側からコントロールすることができます。歯肉は水風船のように押したり引いたりしてある程度は自由自在に操ることができます。
重要な点は抜歯後の骨吸収を予測することです。水平的な骨吸収を抑え骨幅を維持することは大変重要です。骨幅がないと理想的な位置に全く埋入できなくなります。抜歯後、垂直的な骨吸収(11–22%)より水平的な骨吸収 (29–63%) の方が大きい傾向にありますので、炎症がある場合や既に骨がない場合は大きく吸収することが予想されます。その場合はリッジプリザベーションなどを行い骨吸収を抑えよう試みることも一つの方法です。
以上の点を理解していれば、今回のケースでは即時埋入せずとも遅延型埋入でより安全で確実な処置を進めていくことができると診断できました。

歯間乳頭も隣在歯のクリニカルアタッチメントにて維持できています。遅延型埋入で一切骨補填剤を使用しておりません。母骨にインプラントを埋入し、クラウンの形態で歯肉の形状をコントロールしています。
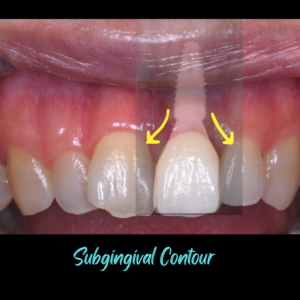
垂直的な埋入深度も適切です。インプラント体から移行的にクラウンが立ち上がっています。
いかがでしたでしょうか。当院では、なるべくリスクの低い確実な方法でインプラント治療を進めるようにしております。
ご不明な点がありましたら遠慮なくお問い合わせください。
暖かくなってきましたね。体調管理にお気をつけください。
米国補綴専門医
石上
【参考文献】
Patel R, Ucer C, Wright S, Khan RS. Differences in Dental Implant Survival between Immediate vs. Delayed Placement: A Systematic Review and Meta-Analysis. Dent J (Basel). 2023 Sep 15;11(9):218.
Kofina V, Demirer M, Erdal BS, Eubank TD, Yildiz VO, Tatakis DN, Leblebicioglu B. Bone grafting history affects soft tissue healing following implant placement. J Periodontol. 2021 Feb; 92(2):234-243.
Tan WL, Wong TLT, Wong MCM, Lang NP. A systematic review of post-extractional alveolar hard and soft tissue dimensional changes in humans. Clin. Oral Impl. Res.23(Suppl. 5), 2012, 1–21




